Telemonitoring w Niemczech
Telemedycyna otwiera innowacyjne rozwiązania dla kluczowych wyzwań stojących przed niemieckim systemem opieki zdrowotnej. W szczególności telemonitorowanie pacjentów z powszechnymi chorobami przewlekłymi, takimi jak niewydolność serca, POChP i cukrzyca, ma ogromny potencjał. Ale jak daleko posunęła się integracja tej kluczowej technologii cyfrowej z niemiecką opieką zdrowotną?
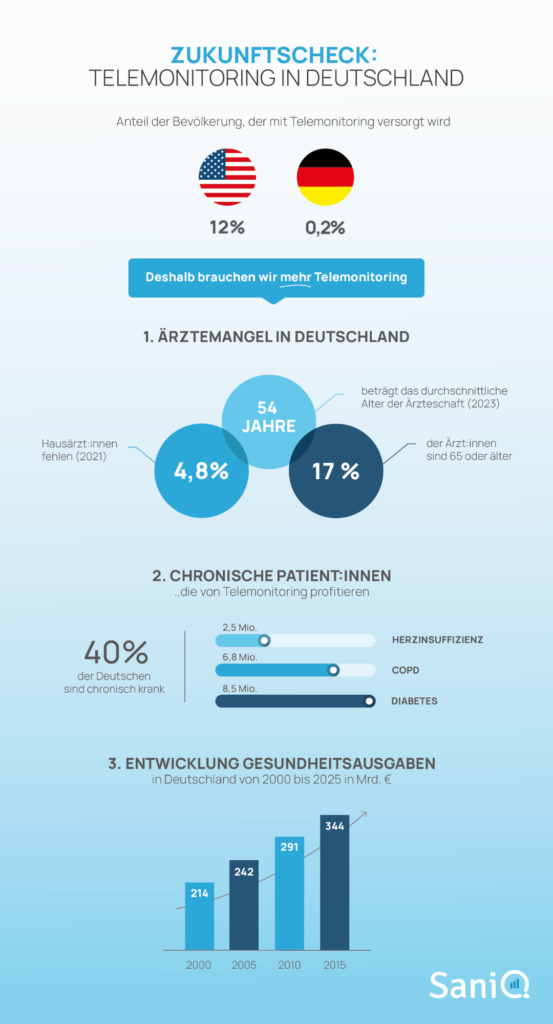
Odsetek populacji objętej telemonitorowaniem:

vs.


vs.

W Stanach Zjednoczonych telemonitoring stał się w ostatnich latach integralną częścią opieki medycznej nad osobami przewlekle chorymi. Liczba pacjentów objętych opieką wzrosła ponad sześciokrotnie w latach 2017-2023, z 3 milionów do 20 milionów.1
Z kolei Niemcy jak dotąd podjęły jedynie niepewne kroki w kierunku cyfrowej transformacji systemu opieki zdrowotnej. Jednak cyfrowe zdalne monitorowanie medyczne powoli nabiera tempa również w tym kraju.
Definicja: Czym jest telemonitoring?
Telemonitoring (znany również jako zdalne monitorowanie pacjenta) to zdalne monitorowanie medyczne pacjentów przy użyciu technologii cyfrowej. Pacjenci codziennie mierzą istotne parametry życiowe (np. ciśnienie krwi, puls, wagę itp.) we własnym środowisku domowym za pomocą cyfrowych czujników, które następnie przesyłają je w czasie rzeczywistym do specjalistów medycznych (np. gabinetu lekarskiego lub ośrodka badawczego).
Najczęstsze obszary zastosowania telemonitoringu:
- Choroby przewlekłe, takie jak niewydolność serca, POChP lub cukrzyca
- Opieka pooperacyjna
- Badania kliniczne
Zebrane w ten sposób dane dotyczące zdrowia Pozytywne skutki dla pacjentów, lekarzy i całego systemu opieki zdrowotnej:
- Wsparcie we wczesnym wykrywaniu chorób i zdarzeń krytycznych
- Duża gęstość danych zdrowotnych z codziennego życia pacjentów (dane rzeczywiste)
- Wyższa jakość opieki medycznej
- Odciążenie gabinetów lekarskich w opiece nad rosnącą liczbą przewlekle chorych pacjentów
Kontekst
Wyzwania w niemieckim systemie opieki zdrowotnej
- Rosnący niedobór lekarzy i specjalistów (zwłaszcza na obszarach wiejskich)
- Rozwój demograficzny
- Rosnąca presja kosztowa
Wyzwania stojące przed niemieckim systemem opieki zdrowotnej w nadchodzących latach są dobrze znane. Na domiar złego, Obciążenie chorobami rosnącej liczby przewlekle chorych pacjentówktórzy wymagają ścisłej opieki terapeutycznej.
Niemców jest przewlekle chorych
Niedobór lekarzy ogólnych w Niemczech (stan na 2021 r.)
niemieckich lekarzy ma 65 lat lub więcej
Hybrydowe modele dostaw jako część rozwiązania?
W świetle powyższych wyzwań rośnie zapotrzebowanie na modele hybrydowe, które rozsądnie łączą struktury opieki ambulatoryjnej z cyfrowymi technologiami medycznymi.
W swoim przemówieniu do Bundestagu w sprawie ustawy o wykorzystaniu danych zdrowotnych i ustawy cyfrowej z 14 grudnia 2023 r. minister zdrowia Karl Lauterbach podkreślił możliwości, jakie telemedycyna oferuje w zakresie odciążenia gabinetów lekarskich:
Cel: Efektywne zarządzanie możliwościami lekarzy przy jednoczesnym utrzymaniu jakości opieki ambulatoryjnej.
Telemonitoring, czyli zdalne monitorowanie i opieka nad osobami przewlekle chorymi przy użyciu technologii cyfrowej, ma ogromny potencjał z punktu widzenia ekspertów:
"Telemonitorowanie może być niezbędnym elementem skutecznej i międzysektorowej opieki, a jeśli będzie szeroko stosowane, może potencjalnie wspierać cyfrową transformację systemu opieki zdrowotnej".
E-Health Monitor 2023 | 24, McKinsey & Company, s. 133.

3 Przykłady: Telemonitorowanie chorób przewlekłych
Na jakim etapie znajdują się Niemcy, jeśli chodzi o integrację telemonitoringu z opieką zdrowotną? Na przykładzie trzech najczęstszych chorób przewlekłych w Niemczech przedstawiamy stan badań i integracji zdalnej opieki telemedycznej w systemie opieki zdrowotnej.
1. niewydolność serca
Pacjenci w Niemczech
Zgony w Niemczech (2022)
Monitorowanie parametrów życiowych (przy użyciu inwazyjnych lub zewnętrznych urządzeń pomiarowych)
- Masa ciała
- EKG
- Ciśnienie krwi
Sytuacja badania: Korzyści medyczne płynące z telemonitoringu w przewlekłej niewydolności serca zostały uznane przez niemiecki Badanie TIM-HF2 (2011) dobrze udokumentowane:
- Zmniejszony wskaźnik powikłań
- Niższe ryzyko hospitalizacji z przyczyn sercowo-naczyniowych
- Zmniejszona śmiertelność
Nowszy Analiza wtórna niemieckiego badania TIM-HF2 (2023) pokazuje, że korzyść dotyczy wszystkich pacjentów, niezależnie od stopnia zaawansowania funkcji pompowania lewej komory serca.
Naukowcy doszli do wniosku, że standardowa opieka z telemonitorowaniem powinna zostać rozszerzona na wszystkich pacjentów z niewydolnością serca. Do tej pory było to zapewnione tylko dla określonej grupy pacjentów z bardzo ograniczoną funkcją pompowania (EF<40%).
Integracja w systemie opieki zdrowotnej:
- The Telemonitorowanie przewlekłej niewydolności serca jest częścią standardowej opieki nad pacjentami wysokiego ryzyka w Niemczech od 2022 r. w następstwie decyzji Federalnego Wspólnego Komitetu. Dzięki tej decyzji Niemcy przyjmują pionierską rolę w Europie jako pierwszy kraj, który uznaje cyfrową formę opieki za niezależną metodę leczenia.
- Pomimo potwierdzonych dowodów i możliwych do rozliczenia kodów EBM, do tej pory tylko niewielka część kwalifikujących się pacjentów była leczona za pomocą telemonitoringu.
- Jednak praktyki kardiologiczne, które już zaczęły korzystać z telemedycyny, zgłaszają pozytywne doświadczenia, takie jak nasze Studium przypadku pokazy.
2. POCHP
Pacjenci w Niemczech
Zgony w Niemczech (2022)
Monitorowanie parametrów życiowych:
- Powietrze jednosekundowe (FEV1)
- Przepływ szczytowy (PEF)
- Częstość oddechów
- Nasycenie krwi tlenem
Sytuacja badania:
- W projekcie dotowanym przez państwo TELEMENTOR COPD jest obecnie badane pod kierownictwem konsorcjum LungenClinic Großhansdorf pod kątem tego, czy leczenie za pomocą Platforma telemonitoringu SaniQ może zmniejszyć liczbę nawrotów (zaostrzeń).
- Wcześniejszy Badanie podczas pandemii koronawirusa wykazały już pozytywne wyniki w zakresie przestrzegania zaleceń, obciążenia objawami i jakości życia uczestniczących pacjentów z astmą oskrzelową, POChP i SARS-CoV-2.
Integracja w systemie opieki zdrowotnej:
- Telemonitorowanie pacjentów z POChP nie jest jeszcze częścią standardowej opieki.
- Wyniki badania TELEMENTOR COPD, które spodziewane są w 2025 roku, mogą zmienić tę sytuację.
Więcej na ten temat
Wpis na blogu: Telemonitorowanie POChP
3. cukrzyca
Pacjenci w Niemczech
nowych diagnoz rocznie w Niemczech
Monitorowanie parametrów życiowych:
- Poziom cukru we krwi
- Masa ciała
- Ciśnienie krwi
Sytuacja badania:
Jeden opublikowany w 2022 r. Metastudy z 20 przeanalizowanych badań wykazały pozytywny obraz. Telemonitorowanie pacjentów z cukrzycą typu 2 wiąże się z następującymi wynikami:
- Niższe ciśnienie krwi
- niższe BMI
- obniżone wartości HbA1c
Z TeLIPro W Niemczech realizowany jest również finansowany przez państwo projekt, który łączy coaching zdrowotny dla uczestniczących w nim pacjentów z cukrzycą typu 2 z telemonitorowaniem poziomu glukozy we krwi.
Integracja w systemie opieki zdrowotnej:
- Telemonitorowanie cukrzycy typu 2 nie jest jeszcze częścią standardowej opieki.
Istnieją selektywne umowy z różnymi firmami ubezpieczeniowymi dotyczące aplikacji do telemonitoringu ESYSTAWartości glukozy we krwi są monitorowane w połączeniu z wstrzykiwanymi dawkami insuliny.
Wnioski
W porównaniu międzynarodowym i europejskim, Niemcy wciąż znajdują się na wczesnym etapie integracji usług telemonitoringu z praktyką leczenia:
- Niewydolność serca jest jak dotąd jedynym wskazaniem w standardowym leczeniu
- Trwające projekty telemonitoringu są w większości regionalne i ograniczone w czasie
- Brakuje standardów jakości i wytycznych dla rozwiązań telemonitoringu
Włączenie telemonitoringu niewydolności serca do standardowej opieki było ważnym pierwszym krokiem, za którym teraz muszą pójść inni.
Czego brakuje?
Zachęty dla dostawców usług: Włączenie opieki telemedycznej w przypadku innych chorób (np. astmy, POChP i cukrzycy) do standardowej opieki jest spóźnione. Cyfrowa transformacja naszej opieki zdrowotnej wymaga bardziej konkretnych zachęt dla ubezpieczonych i usługodawców.
Kompleksowa struktura dostaw: Potrzeba więcej informacji na temat możliwości cyfryzacji systemu opieki zdrowotnej, aby zwiększyć akceptację innowacji cyfrowych wśród usługodawców. Celem musi być ogólnokrajowa struktura usług, która sprawi, że ulepszone opcje leczenia będą dostępne dla jak największej liczby pacjentów.
Struktury cyfryzacji opieki i komunikacji: Oprócz opieki telemedycznej nad poszczególnymi schorzeniami, ważne byłoby poczynienie postępów w kierunku cyfryzacji opieki i komunikacji jako całości - w odniesieniu do poszczególnych schorzeń. Pierwsze kroki zostały już podjęte: ustawa o wykorzystaniu danych zdrowotnych i ustawa cyfrowa z 2023 r. zapewniają ramy prawne, które teraz muszą zostać wypełnione życiem.
Źródła:
- McKinsey & Company: E-Health Monitor 2023 | 24 Droga Niemiec do cyfrowej opieki zdrowotnej. 2024.
- Kassenärztliche Bundesvereinigung & GKV-Spitzenverband: Umowa o zapewnieniu jakości telemonitoringu w niewydolności serca. 2022.
- Krajowe Stowarzyszenie Lekarzy Ustawowego Ubezpieczenia Zdrowotnego: Lekarze prowadzący prywatną praktykę są coraz starsi. Publikacja online 2024.
- Federalny Urząd Statystyczny.

Telemonitorowanie POChP
Kiedy telemonitorowanie POChP stanie się integralną częścią standardowej opieki? Wstępne badania były obiecujące - teraz projekt badawczy finansowany przez G-BA ma zapewnić jasność. W tym artykule rzucamy światło na obecny stan badań i pokazujemy, jak mogłoby wyglądać rozsądne wdrożenie.
Szkolenie CME dla praktykujących kardiologów
SZKOLENIE CME Cyfrowe perspektywy dla praktyki kardiologicznej: Telemonitoring w przewlekłej niewydolności serca jako centrum telemedyczne Zarezerwuj swoje miejsce 10 miejsc wciąż dostępnych Data: 19 listopada 2025 r., godz. 16.00 - 19.00
